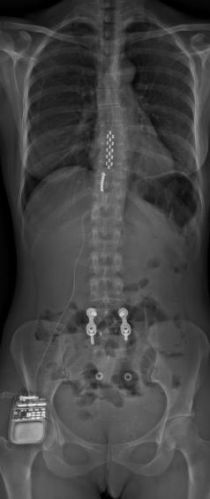
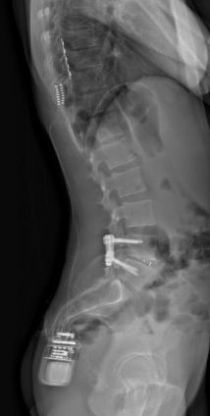
Neurostimulation médullaire
Neurostimulation médullaire
En chirurgie rachidienne nous faisons face à deux types de douleur :
- La douleur dite nociceptive ou par "excès de nociception" qui résultent de lésions des tissus périphériques, qui provoquent un excès d'influx douloureux transmis par un système nerveux intact. Ce sont les douleurs habituelles des brûlures, des traumatismes, des inflammations, des suites d'une opération et d'un grand nombre de maladies.
- La douleur neuropathique ou douleur neurogène qui est secondaire à une atteinte du système nerveux central (traumatisme médullaire, infarctus cérébral) ou périphérique (à la suite d'une amputation, de la section d'un nerf, d'un zona, d'une neuropathie diabétique ou alcoolique...)
Dans le cas des douleurs neuropathiques, les sensations douloureuses sont variées, pouvant associer:
• Des sensations permanentes de type brûlures, picotements, engourdissements, fourmillements, sensations de chaud et/ou de froid.
• Des douleurs paroxystiques sous forme d’accès brefs et brutaux : décharges électriques, renforcements épisodiques des sensations permanentes, coup de poignard.
- La douleur dite nociceptive ou par "excès de nociception" qui résultent de lésions des tissus périphériques, qui provoquent un excès d'influx douloureux transmis par un système nerveux intact. Ce sont les douleurs habituelles des brûlures, des traumatismes, des inflammations, des suites d'une opération et d'un grand nombre de maladies.
- La douleur neuropathique ou douleur neurogène qui est secondaire à une atteinte du système nerveux central (traumatisme médullaire, infarctus cérébral) ou périphérique (à la suite d'une amputation, de la section d'un nerf, d'un zona, d'une neuropathie diabétique ou alcoolique...)
Dans le cas des douleurs neuropathiques, les sensations douloureuses sont variées, pouvant associer:
• Des sensations permanentes de type brûlures, picotements, engourdissements, fourmillements, sensations de chaud et/ou de froid.
• Des douleurs paroxystiques sous forme d’accès brefs et brutaux : décharges électriques, renforcements épisodiques des sensations permanentes, coup de poignard.
Ces sensations douloureuses peuvent être déclenchées ou s’accentuer dans certaines circonstances de la vie courante, telles qu’une émotion, un stress, les changements de conditions atmosphériques, un courant d’air, un effleurement, les efforts intellectuels (par exemple la lecture) ou physiques. Dans tous les cas ce sont des douleurs très invalidantes, qui s'accompagnent parfois, surtout quand elles sont chroniques, d'une anxiété et d'un fond dépressif.
Même si dans certains cas, ces deux types de douleur peuvent coexister, leur prise en charge ne répond pas aux mêmes traitements.
Conséquences de ces douleurs :
Elles sont multiples et peuvent se présenter sous diverses formes:
• une réduction des activités quotidiennes
• un état d’anxiété ou d’irritabilité
• des troubles du sommeil, de l’appétit, de la libido
• un état dépressif parfois difficile à déceler.
Elles peuvent également perturber l’évaluation de l’efficacité du traitement médical qui est proposé au patient. De ce fait, l’évaluation préalable de leur retentissement avec un psychiatre est indispensable pour envisager, le cas échéant une prise en charge spécifique.
Même si dans certains cas, ces deux types de douleur peuvent coexister, leur prise en charge ne répond pas aux mêmes traitements.
Conséquences de ces douleurs :
Elles sont multiples et peuvent se présenter sous diverses formes:
• une réduction des activités quotidiennes
• un état d’anxiété ou d’irritabilité
• des troubles du sommeil, de l’appétit, de la libido
• un état dépressif parfois difficile à déceler.
Elles peuvent également perturber l’évaluation de l’efficacité du traitement médical qui est proposé au patient. De ce fait, l’évaluation préalable de leur retentissement avec un psychiatre est indispensable pour envisager, le cas échéant une prise en charge spécifique.
Les traitements de la douleur neuropathique :
La conduite habituelle du traitement de la douleur neuropathique passe par la prescription d’un médicament de la famille des antiépileptiques associé ou non à un médicament de la famille des antidépresseurs. D’autres traitements que les médicaments sont également utilisés, tels que la kinésithérapie ou la stimulation électrique transcutanée.
En cas d’inefficacité partielle ou totale, ou d’effets secondaires mal tolérés de ces traitements de première intention, des techniques neurochirurgicales spécifiques peuvent alors être proposées en fonction de la pathologie, comme la stimulation médullaire implantée. Dans tous les cas, ces thérapies doivent être associées à un soutien psychologique permettant de contrôler les répercussions de la douleur.
Le mécanisme d’action :
L’organisme comporte un mécanisme de régulation local de la douleur situé au niveau de la moelle épinière, appelé « Gate Control ». La lésion nerveuse, en perturbant ce système de régulation, est responsable de la sensation douloureuse. La stimulation médullaire implantée vise à rétablir ce mécanisme et se traduit par une sensation de fourmillements au niveau du territoire habituellement douloureux.
La sonde de stimulation, ou électrode, est constituée d’un fil métallique très fin recouvert d’un revêtement protecteur isolant. Elle comporte des petits plots métalliques à son extrémité qui transmettent un faible courant électrique. Cette électrode est positionnée en regard de la moelle épinière au niveau des structures impliquées dans le contrôle de la douleur. Elle est connectée par une extension à un générateur d’énergie électrique appelé neurostimulateur qui va délivrer un courant de faible voltage.
La conduite habituelle du traitement de la douleur neuropathique passe par la prescription d’un médicament de la famille des antiépileptiques associé ou non à un médicament de la famille des antidépresseurs. D’autres traitements que les médicaments sont également utilisés, tels que la kinésithérapie ou la stimulation électrique transcutanée.
En cas d’inefficacité partielle ou totale, ou d’effets secondaires mal tolérés de ces traitements de première intention, des techniques neurochirurgicales spécifiques peuvent alors être proposées en fonction de la pathologie, comme la stimulation médullaire implantée. Dans tous les cas, ces thérapies doivent être associées à un soutien psychologique permettant de contrôler les répercussions de la douleur.
Le mécanisme d’action :
L’organisme comporte un mécanisme de régulation local de la douleur situé au niveau de la moelle épinière, appelé « Gate Control ». La lésion nerveuse, en perturbant ce système de régulation, est responsable de la sensation douloureuse. La stimulation médullaire implantée vise à rétablir ce mécanisme et se traduit par une sensation de fourmillements au niveau du territoire habituellement douloureux.
La sonde de stimulation, ou électrode, est constituée d’un fil métallique très fin recouvert d’un revêtement protecteur isolant. Elle comporte des petits plots métalliques à son extrémité qui transmettent un faible courant électrique. Cette électrode est positionnée en regard de la moelle épinière au niveau des structures impliquées dans le contrôle de la douleur. Elle est connectée par une extension à un générateur d’énergie électrique appelé neurostimulateur qui va délivrer un courant de faible voltage.
Les bénéfices et les risques :
La neurostimulation ne supprime pas toujours totalement la douleur. Cependant, elle peut la réduire permettant la reprise des activités habituelles, y compris professionnelles et ainsi une amélioration de la qualité de vie. En outre, le médecin traitant pourra modifier le traitement médicamenteux pour réduire les doses en tenant compte du soulagement par la neurostimulation.
Les risques de la technique sont en rapport essentiellement avec ceux liés à l’acte chirurgical. Il existe des risques associés au matériel. Une évaluation régulière du système par le chirurgien et le médecin de la douleur est importante et peut également permettre de détecter un éventuel dysfonctionnement technique pouvant nécessiter une réintervention. Ce traitement n’entraîne pas de dépendance et ne provoque pas les effets secondaires de type : somnolence, désorientation, nausées. Souvent, ce système est utilisé conjointement à d’autres thérapeutiques (telle que la kinésithérapie) permettant de soulager au mieux le patient.
Vivre avec un Neurostimulateur : Précautions, recommandations et contre-indications.
La longévité du stimulateur est variable, de 3 à 5 ans environ pour un système non rechargeable. Son remplacement est alors effectué au cours d’une nouvelle hospitalisation, sans impliquer les autres composants du système. Certaines activités ne sont pas compatibles avec la neurostimulation. Pendant la phase test, il faut éviter les mouvements de rotation du corps (pivoter le bassin, soulever des poids ...) ainsi que les transports prolongés en train ou en voiture. Un déplacement secondaire de l’électrode est en effet possible, imposant alors un repositionnement chirurgical. Par ailleurs, certains sports doivent être évités, tels que la plongée sous-marine ou le parachutisme.
Le port d’un neurostimulateur n’impose aucune précaution avec la plupart des appareils domestiques (radio, télévision, micro-ondes, télécommandes, jeux vidéo, téléphone portable...). En revanche, les appareils qui génèrent un champ électro-magnétique peuvent affecter son fonctionnement. C’est par exemple le cas des portiques de sécurité, des hauts parleurs de grande dimension, des plaques à induction ou des transformateurs à haute tension. Enfin, certaines procédures médicales peuvent être contre-indiquées ou nécessiter des précautions particulières, par exemple en cas d’IRM ou de geste chirurgical programmé. Il est indispensable que le patient précise au personnel médical et paramédical qu’il est porteur d’un système de neurostimulation. À cette intention, une carte d’identification comportant les coordonnées du référant médical et les informations relatives au neurostimulateur lui est délivré.
La neurostimulation ne supprime pas toujours totalement la douleur. Cependant, elle peut la réduire permettant la reprise des activités habituelles, y compris professionnelles et ainsi une amélioration de la qualité de vie. En outre, le médecin traitant pourra modifier le traitement médicamenteux pour réduire les doses en tenant compte du soulagement par la neurostimulation.
Les risques de la technique sont en rapport essentiellement avec ceux liés à l’acte chirurgical. Il existe des risques associés au matériel. Une évaluation régulière du système par le chirurgien et le médecin de la douleur est importante et peut également permettre de détecter un éventuel dysfonctionnement technique pouvant nécessiter une réintervention. Ce traitement n’entraîne pas de dépendance et ne provoque pas les effets secondaires de type : somnolence, désorientation, nausées. Souvent, ce système est utilisé conjointement à d’autres thérapeutiques (telle que la kinésithérapie) permettant de soulager au mieux le patient.
Vivre avec un Neurostimulateur : Précautions, recommandations et contre-indications.
La longévité du stimulateur est variable, de 3 à 5 ans environ pour un système non rechargeable. Son remplacement est alors effectué au cours d’une nouvelle hospitalisation, sans impliquer les autres composants du système. Certaines activités ne sont pas compatibles avec la neurostimulation. Pendant la phase test, il faut éviter les mouvements de rotation du corps (pivoter le bassin, soulever des poids ...) ainsi que les transports prolongés en train ou en voiture. Un déplacement secondaire de l’électrode est en effet possible, imposant alors un repositionnement chirurgical. Par ailleurs, certains sports doivent être évités, tels que la plongée sous-marine ou le parachutisme.
Le port d’un neurostimulateur n’impose aucune précaution avec la plupart des appareils domestiques (radio, télévision, micro-ondes, télécommandes, jeux vidéo, téléphone portable...). En revanche, les appareils qui génèrent un champ électro-magnétique peuvent affecter son fonctionnement. C’est par exemple le cas des portiques de sécurité, des hauts parleurs de grande dimension, des plaques à induction ou des transformateurs à haute tension. Enfin, certaines procédures médicales peuvent être contre-indiquées ou nécessiter des précautions particulières, par exemple en cas d’IRM ou de geste chirurgical programmé. Il est indispensable que le patient précise au personnel médical et paramédical qu’il est porteur d’un système de neurostimulation. À cette intention, une carte d’identification comportant les coordonnées du référant médical et les informations relatives au neurostimulateur lui est délivré.